


Wichtiges über Wirkstoffe, Anwendung & Nebenwirkungen

Verfasst von: Desitin Redaktionsteam
Parkinson ist nicht heilbar und erfordert daher eine dauerhafte Therapie, die auf den individuellen Krankheitsverlauf und die Bedürfnisse der Patientinnen und Patienten zugeschnitten und laufend angepasst wird. Mit den richtigen Therapieansätzen und Medikamenten ist die Krankheit gut behandel- und kontrollierbar, sodass sich die Lebenserwartung nicht verkürzt und die Selbstständigkeit der Patientinnen und Patienten oft über Jahre erhalten werden kann. Generell lässt sich der Krankheitsverlauf aber nicht vorhersagen, weshalb die konkrete Behandlung mit oder ohne Medikamente stark von den einzelnen Fällen abhängt.
Deshalb stehen neben der Behandlung mit speziellen Parkinson-Medikamenten auch weitere Optionen zur Verfügung, die verschiedene Behandlungsziele verfolgen.
Mögliche Therapien und Behandlungsziele bei Morbus Parkinson:
Die Behandlung bei Parkinson lässt sich also in drei wichtige Bereiche aufteilen:

Informationen für Ärztinnen und Ärzte
Fachinformationen, Servicematerialien und
vieles mehr zum Thema Parkinson
Die Therapie beginnt meist mit Medikamenten in Tablettenform. Jedoch muss sie nicht immer direkt nach der Diagnose gestartet werden. Der Beginn der Behandlung erfolgt stets in enger Abstimmung mit den Ärztinnen und Ärzte, denn bei der Auswahl der richtigen Wirkstoffe gibt es einige Dinge zu beachten. Zudem reagiert nicht jeder Mensch auf jedes Medikament gleich, weshalb die Therapie mehrheitlich mit sehr geringer Dosierung gestartet und dann langsam erhöht wird. Eine laufende Anpassung und Erweiterung der Therapie bis ins hohe Lebensalter ist üblich. Auch hängen Start der Therapie und ausgewählte Wirkstoffe stark von der Ausprägung einzelner Symptome und der Sorge vor späteren Nebenwirkungen wie Wirkungsschwankungen ab.
Besonders in der Frühphase der Erkrankung können die zur Verfügung stehenden Medikamente wie Levodopa, Dopaminagonisten und MAO-B-Hemmer die Symptome meist sehr positiv beeinflussen. Man spricht hier auch von der sog. Honeymoon-Phase, die nach der erstmaligen Einstellung auf die richtigen Präparate und Wirkstoffe einige Jahre anhalten kann. Mit der Zeit lässt die Wirkung jedoch nach und die Belastung durch die Nebenwirkungen nimmt zu.
Der Grund: Bei Morbus Parkinson kommt es zu einem Dopaminmangel im Gehirn. Dieser führt zu Störungen bei der Übertragung von Nervenreizen, welche vor allem für die Motorik entscheidend sind. Es kommt zu vielseitigen Symptomen, insbesondere Bewegungsstörungen wie Tremor, Akinese / Bradykinese und Rigor. Die medikamentöse Therapie zielt entweder darauf ab, diesen Dopaminmangel auszugleichen und/oder den Abbau von Dopamin im Gehirn zu verlangsamen. Jedoch „gewöhnt“ sich der Hirnstoffwechsel mit der Zeit an die Wirkstoffe, sodass die Dosierung stetig erhöht und der Dopaminspiegel konstant gehalten werden muss. Das ist jedoch nur bis zu einem gewissen Punkt möglich, da sich durch eine höhere Dosierung auch die Nebenwirkungen verstärken.
Deshalb hängen die Wahl des Wirkstoffs und des Zeitpunkts zum Start der medikamentösen Therapie von verschiedenen Faktoren ab:
Bestehen im Frühstadium nur sehr leichte Beschwerden, so kann anfänglich auch vollständig auf eine medikamentöse Therapie verzichtet werden, bis die voranschreitende Symptomatik sie unerlässlich macht. Gerade bei jüngeren Patientinnen und Patienten werden Medikamente meist so spät wie möglich eingesetzt.
Nach langjähriger medikamentöser Therapie können nämlich Wirkungsschwankungen, Nebenwirkungen und Spätkomplikationen wie Überbewegungen (Hyperkinesen, Dyskinesien), On-Off-Fluktuationen oder Freezing auftreten, die es so lange wie möglich aufzuschieben gilt. Sie machen außerdem eine permanente Beobachtung und laufende Anpassung der Dosierung und Medikation notwendig.
Die Wirkung und Wirkungsdauer der Medikamente lässt mit der Zeit nach, worauf meistens mit einem Wechsel des Wirkstoffes, einer kombinierten Therapie mit MAO-B-Hemmern, L-Dopa, COMT-Hemmern und Dopaminagonisten, oder einer erhöhten Dosierung reagiert werden muss.
Zudem können Nebenwirkungen auftreten, etwa Verwirrtheit, Ödeme, Psychosen oder Wesensveränderungen wie Punding, Sturheit, depressive Verstimmungen und exzessives Essen. Diese nehmen mit steigender Dosis – insbesondere der Dopaminagonisten – zu.
Oft nehmen Patientinnen und Patienten im späteren Verlauf bei Parkinson weitere Medikamente gegen die zunehmenden Nebenwirkungen, medikamenteninduzierte Psychosen oder andere Begleiterkrankungen ein. Hierbei sind die Wechselwirkungen der Parkinson-Medikamente unbedingt zu berücksichtigen. Im Spätstadium ermöglicht die Pumpentherapie einen gleichmäßigen Medikamentenspiegel im Blut zu erreichen und so Schwankungen in der Beweglichkeit deutlich zu reduzieren.
Es gibt deshalb verschiedene Medikamente und Wirkstoffe, um den Einsatz von Levodopa, welches mit einem besonders hohen Risiko für spätere Wirkungsschwankungen einhergeht, gerade bei jüngeren Patientinnen und Patienten unter 70 Jahren hinauszuzögern. Zu nennen wäre hier beispielsweise die Kombination von L-Dopa mit anderen Parkinson-Medikamenten, z. B. mit COMT-Hemmern und MAO-B-Hemmern, welche die Wirkdauer von L-Dopa verlängern und so die anfangs notwendige Dosis verringern können. Häufig werden zunächst auch Dopaminagonisten statt L-Dopa Präparate eingesetzt, oder beide Wirkstoffe werden kombiniert. Jedoch kann es auch bei Patientinnen und Patienten unter 60 bis 70 Jahren sinnvoll sein, direkt mit L-Dopa zu beginnen und ebenso kann der Einsatz von Dopaminagonisten bei älteren Patientinnen und Patienten sinnvoll sein. Eine allgemeingültige Empfehlung gibt es nicht.
Doch auch nicht-medikamentöse Behandlungsmöglichkeiten wie Krankengymnastik, Ergotherapie und weiteren übenden Behandlungen, welche die Lebensqualität verbessern und Symptome zusätzlich lindern können, spielen eine wichtige Rolle. Denn das alleinige Hochdosieren der Medikamente bei nachlassender Wirkung im Spät- und Endstadium kann die Nebenwirkungen so sehr verstärken, dass diese die positiven Effekte überwiegen. Hier kann es dann auch Sinn ergeben, einzelne Medikamente geringer zu dosieren oder wegzulassen, anstatt noch ein weiteres einzunehmen. Setzen Sie die Medikamente aber niemals ohne Rücksprache ab. Das Gleiche gilt für eine Veränderung der Dosierung. Die Therapie erfolgt stets in sehr enger Abstimmung mit den Ärztinnen und Ärzte. Auch die tiefe Hirnstimulation spielt in späteren Stadien der Erkrankung eine zunehmende Rolle.
Die Parkinson-Krankheit erfordert im Allgemeinen eine dauerhafte Einnahme von Medikamenten, primär als Tablette oder Kapsel. Manchmal dauert es etwas, bis das optimale Medikament und die richtige Dosis für die individuelle Symptomatik gefunden wurde. Nach der erfolgreichen Einstellung setzt eine Wirkung meist nach wenigen Wochen ein und die Beweglichkeit wird verbessert. Auch die Muskelsteifheit nimmt ab. Der typische Ruhe-Tremor ist jedoch etwas schwerer zu behandeln.
Arzneimittel, die für die Parkinson-Behandlung verschrieben werden, gleichen in der Regel den bestehenden Dopaminmangel aus, welcher bei Morbus Parkinson durch die beschleunigte Degeneration der dopaminproduzierenden Nervenzellen in der Substantia nigra entsteht. Dopamin ist für die Signalübertragung zwischen den Gehirnzellen zuständig und somit auch für die Steuerung der Bewegungsabläufe des Körpers. In späteren Stadien kann es auch vermehrt zu kognitiven Defiziten bis hin zur Parkinson Demenz kommen. Dosis und Wirkstoffe werden regelmäßig dem Gesundheitszustand der Patientinnen und Patienten angepasst. Medikamente sind also ein wichtiger Baustein aller Therapiekonzepte, obgleich ihr Einsatz bezüglich Dosierung und Wirkstoff stark variiert.
Medikamente für die Parkinson-Behandlung im Überblick:
Um den bei der Parkinson-Krankheit bestehenden Mangel an Dopamin im Gehirn auszugleichen, kann man also Medikamente verabreichen, ähnlich wie bei der Zuckerkrankheit, bei der das vom Körper nicht mehr in ausreichender Menge hergestellte Insulin als Medikament gegeben wird. Bei der Parkinson-Krankheit lässt sich das fehlende Dopamin allerdings nicht direkt als Tablette oder Spritze über den Blutkreislauf zuführen, da es die sogenannte Blut-Hirn-Schranke nicht überwinden kann und somit nicht ins Gehirn gelangt. Es gibt zwei Möglichkeiten, dies zu umgehen:
In sehr frühen Stadien der Parkinson-Erkrankung können teilweise MAO-B-Hemmer als erstes Medikament im Rahmen einer Monotherapie eingesetzt werden. Später eignen sie sich auch zum Einsatz in Kombination mit L-Dopa, welches in der Folge niedriger dosiert werden kann, um Wirkungsschwankungen und Nebenwirkungen hinauszuzögern. Ob die Therapie zuerst mit Levodopa oder Dopaminagonisten beginnt, wird individuell entschieden. In der Regel wird aber versucht, vor allem den hochdosierten Einsatz von L-Dopa möglichst lange hinauszuzögern.
Zwar ist Levodopa besser verträglich und hat weniger Nebenwirkungen als ein Dopaminagonist.1 Aber es führt schneller zu Bewegungsstörungen durch Wirkungsschwankungen (ON/OFF Dyskinesien).2 Obwohl Dopaminagonisten also mehr Nebenwirkungen haben und die Parkinson-Symptome nicht so effektiv lindern wie Levodopa, werden sie im Frühstadium oft bevorzugt. Denn bei jüngeren Patientinnen und Patienten sind die Symptome meist noch nicht so stark ausgeprägt und sie vertragen die Medikamente besser. Je länger der Einsatz von Levodopa hinausgezögert wird, desto länger kann es bei den zunehmenden Parkinson-Symptomen im Alter verabreicht werden, bevor es zu Wirkungsschwankungen kommt.3
Zunächst ist es entscheidend, dass die Medikamente immer zu einem festen Zeitpunkt eingenommen werden, um einen besseren Überblick über die Wirkdauer zu bekommen und die Einnahme als Routine in den Alltag zu integrieren. Es kann helfen, sich einen Wecker auf dem Smartphone zu stellen, oder die Einnahme mit anderen alltäglichen Aufgaben zu kombinieren, zum Beispiel mit der morgendlichen Hygieneroutine im Badezimmer.
Für die meisten Parkinson-Medikamente gilt, dass die Einnahme zusammen mit einer kleineren Mahlzeit besser verträglich ist. Bei der Einnahme von L-Dopa Präparaten ist jedoch unbedingt zu berücksichtigen, dass besonders eiweißreiche Nahrung die Aufnahme von Levodopa stören und die Wirkung der entsprechenden Medikamente reduzieren kann. L-Dopa Präparate sollten deshalb nicht mit besonders eiweißreichen Mahlzeiten wie Fisch oder Fleisch eingenommen werden, sondern nur mindestens eine Stunde davor oder danach.
Außerdem gibt es noch zahlreiche weitere Ernährungstipps bei Parkinson, welche Beschwerden lindern und die Behandlung unterstützen können. Zudem erleichtert eine Einnahme der Medikamente mit Flüssigkeit den Schluckvorgang (Parkinson-Patientinnen und Patienten leiden oft an Schluckbeschwerden) und die Wirkstoffe werden im Magen schneller freigesetzt. Verwenden Sie hierfür aber unbedingt Wasser mit wenig Kohlensäure, um das Aufstoßen zu verhindern und nehmen oder verabreichen Sie die Medikamente nicht mit Fruchtsäften, da diese zu Wechselwirkungen führen können.

L-Dopa: Wirkung, Nebenwirkungen & Kontraindikationen
L-Dopa-Präparate werden häufig zur Behandlung bei Morbus Parkinson eingesetzt. Doch wann genau, das hängt von vielen Faktoren ab. Hier erfahren Sie mehr über die Wirkung, Nebenwirkungen und Kontraindikationen.

Dopaminagonisten: Wirkung & Nebenwirkungen
Medikamente wie Dopaminagonisten haben deshalb einen anderen Ansatz, was vornehmlich Wirkungsschwankungen hinauszögern soll, weshalb sie häufig bei jüngeren Patienten bzw. im Frühstadium der Erkrankung zum Einsatz kommen. Statt als Dopaminvorstufe verabreicht und im Gehirn zu Dopamin umgewandelt zu werden, imitieren Dopaminagonisten den Neurotransmitter.
MAO-B-Hemmer verlangsamen den Abbau von Dopamin im Gehirn. Dafür blockieren sie das für den Abbau zuständige Enzym Monoaminooxidase-B (MAO-B). Das von den noch vorhandenen Nervenzellen ausgeschüttete Dopamin steht so länger zur Verfügung. Die Wirkung auf Morbus Parkinson ist geringer als die von Dopaminagonisten oder Levodopa. Jedoch bietet sich der frühe Einsatz von MAO-B-Hemmern in einigen Fällen an, um den Einsatz von L-Dopa und Dopaminagonisten hinauszuzögern und somit die mit diesen Medikamenten verbundenen Wirkungsschwankungen und Nebenwirkungen. Im Anfangsstadium der Erkrankung können MAO-B-Hemmer auch ohne die zusätzliche Einnahme von L-Dopa einige Parkinson-Symptome zunächst lindern.
COMT (Catechol-O-Methyltransferase) ist ein Enzym, welches den Abbau bzw. die Umwandlung von Dopamin und L-Dopa zu unwirksamen Substanzen beschleunigt. Um diesen Vorgang im Blutkreislauf außerhalb des Gehirns auszubremsen und die Konzentration von Dopamin "hochzuhalten", werden COMT-Hemmer eingesetzt. Sie hemmen die Methylierung von Levodopa, damit mehr L-Dopa die Blut-Hirn-Schranke überwinden und erst dort zu Dopamin umgewandelt werden kann. Dadurch lässt sich die L-Dopa Dosierung bzw. die Häufigkeit der Einnahme reduzieren, da COMT-Hemmer die sog. "On-Zeiten" verlängern und "Off-Zeiten" verkürzen und damit Wirkungsschwankungen lindern.
MAO-B-Hemmer und COMT-Hemmer können kombiniert eingesetzt werden, da sie unterschiedliche Wirkmechanismen haben.
Insgesamt gilt, dass die individuellen Nebenwirkungen sehr stark variieren. Die Höhe der Dosis, mögliche Begleiterkrankungen, die Persönlichkeit und das Körpergewicht der Patientinnen und Patienten, sowie das Alter und weitere eingenommene Medikamente beeinflussen die Art und Ausprägung der möglichen Nebenwirkungen erheblich.
Insgesamt sind Dopaminagonisten i. d. R. schlechter verträglich als Levodopa und gehen mit mehr möglichen Nebenwirkungen einher, gerade zu Beginn der Behandlung.3
Da Levodopa jedoch im späteren Verlauf häufiger zu Wirkungsschwankungen führt, beginnt die medikamentöse Therapie im Frühstadium oft mit niedrig dosierten Dopaminagonisten, MAO-B-Hemmern oder einer Kombitherapie mit L-Dopa, um die Dosis gering zu halten. Das muss aber nicht so sein und hängt von vielen weiteren Einflussfaktoren ab. Ältere Patientinnen und Patienten profitieren hingegen meistens von der besseren Verträglichkeit und weniger Nebenwirkungen bei der Einnahme von Levodopa-Präparaten.
Weitere Nebenwirkungen wie die orthostatische Hypotonie (Abfallen des Blutdrucks beim Aufstehen) können ebenfalls durch verschiedene Medikamente ausgelöst werden.
Die ausgeprägte Verstärkung von Bewegungsstörungen und die On-Off-Symptomatik, also der nicht vorhersehbare Wechsel zwischen Phasen guter Beweglichkeit und Bewegungsstarre, ist jedoch spezifisch für Levodopa und die mit L-Dopa verbundenen Wirkungsschwankungen. Im Schnitt treten diese Spätkomplikationen etwa fünf Jahre nach Beginn der Therapie mit L-Dopa auf. Diese Wirkungsschwankungen sind gekennzeichnet durch teils schmerzhafte Bewegungsstörungen und Überbewegungen in Phasen guter Beweglichkeit (On-Dyskinesie) und schmerzhaften Verkrampfungen, oft in den Beinen, bei abfallendem L-Dopa-Spiegel (Off-Dyskinesie). Bekannt ist auch das sog. "Wearing Off", akinetische Phasen bis hin zur Bewegungsstarre, die beim Nachlassen der Wirkung von L-Dopa auftreten. Andere Nebenwirkungen wie Durchfall, Übelkeit, Veränderungen der Persönlichkeit oder Schlafstörungen treten in niedriger Dosis aber sehr viel seltener auf als bei Dopaminagonisten.
Sowohl L-Dopa als auch Dopaminagonisten können zu Psychosen und Halluzinationen, sowie zu Persönlichkeitsveränderungen und verringerter Impulskontrolle führen. Das Risiko besteht insbesondere bei älteren Betroffenen und hoher Dosierung. Eine weitere Risikogruppe sind jedoch jüngere männliche Patienten, die bereits vor der Parkinson-Erkrankung eine sehr impulsive Persönlichkeit hatten.
Das Risiko für spezielle Wesensveränderungen, die auf eine verringerte Impulskontrolle zurückzuführen sind, z. B. Punding, Spielsucht, Kaufsucht oder Hypersexualität, wird durch eine hohe Dosierung von Dopaminagonisten deutlich stärker erhöht als durch Levodopa.2 Auch das Risiko für Psychosen und Halluzinationen ist erhöht. Doch auch andere Parkinson-Medikamente können zu Wesensveränderungen führen.
Hohe Dosen L-Dopa verändern vor allem die psychische Stabilität. Starke Eifersucht, Depressionen, Sturheit oder eine gesteigerte Aggressivität können die Folge sein. Doch gerade ältere Patientinnen und Patienten können auf beide Medikamente mit Halluzinationen, Verwirrtheit und zwanghaftem Verhalten wie Spiel- und Kaufsucht, Hypersexualität oder einem übermäßigen Drang nach Essen reagieren. Auch das sog. Punding kommt häufig vor. Dabei führe Patientinnen und Patienten eine sich ständig wiederholende Tätigkeit immer wieder aus, zum Beispiel ordnen sie Gegenstände oder räumen die Wäsche immer wieder ein und aus.
Gleichzeitig entstehen Persönlichkeitsveränderungen wie Sturheit, zwanghaftes Verhalten, Depressionen oder Angstzustände aber auch durch das generelle Voranschreiten der Erkrankung. Das Gleichgewicht der Neurotransmitter im Gehirn gerät zunehmend durcheinander. Die zahlreichen zu beobachtenden Wesensveränderungen bei Parkinson-Patientinnen und Patienten entstehen also durch ein kompliziertes Zusammenspiel der Krankheit, der individuellen Persönlichkeit, der allgemeinen mentalen Belastung durch die motorischen Parkinson-Symptome und der Medikation.
Diese Wesensveränderungen können durch Parkinson-Medikamente auftreten:

Wesensveränderungen und Depressionen bei Parkinson
Wesensveränderungen wie Aggressionen durch Morbus Parkinson entstehen nicht nur durch die Einnahme von Medikamenten, sondern auch durch die Krankheit selbst.
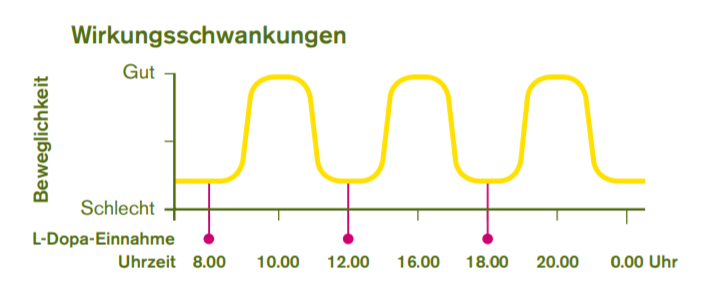
Die Einnahme von Parkinson-Medikamenten führt in den ersten Jahren der Behandlung meist zu einer deutlichen, den ganzen Tag anhaltenden Verbesserung der Symptome. Viele Patientinnen und Patienten stellen allerdings nach einigen Jahren fest, dass die Wirkung der Medikamente, insbesondere die von L-Dopa, nicht mehr den ganzen Tag über gleichmäßig anhält. Stattdessen kommt es zu sogenannten Wirkungsschwankungen, wobei sich die Parkinson-Symptome jeweils verstärken, sobald die letzte Einnahme der Parkinson-Medikamente eine bestimmte Zeitdauer zurückliegt (siehe Abbildung). Auf diese Weise kann es mehrfach am Tag zu einem Wechsel zwischen guter Beweglichkeit und dem starken Auftreten von Zittern, Steifigkeit oder Unbeweglichkeit kommen. Nicht selten treten in den Phasen schlechterer Beweglichkeit auch andere Symptome wie z. B. Stimmungstiefs, schmezrhafte Krämpfe, vermehrter Harndrang oder Missempfindungen auf. Doch auch in Phasen guter Beweglichkeit kann es zu spezifischen Symptomen kommen, nämlich der sogenannten Überbewegung (Dyskinesie), welche jedoch für Angehörige oft schlimmer aussehen als sie sich für die Betroffenen anfühlen. Ein aufklärendes Gespräch mit Ärztinnen und Ärzte ist in dieser Situation sehr wichtig.
Sind die Übergänge zwischen guten und schlechten Phasen besonders rasch und drastisch, spricht man von sogenannten ON/OFF–Schwankungen. Wie beim Ein- und Ausschalten (englisch „ON“ und „OFF“) eines Lichtschalters wechseln sich dann die Zeiten guter Beweglichkeit mit Phasen von Starre und Zittern ab. In komplizierten Fällen kann es auch unabhängig von der Medikamenteneinnahme zu ON/OFF-Schwankungen kommen.
Wirkungsschwankungen und die für L-Dopa spezifischen On-Off-Fluktuationen entstehen, weil das Gehirn mit der Zeit das medikamentös zugeführte Dopamin immer schlechter speichern und somit nicht bedarfsgerecht über den Tag verwerten kann. Mit längerer Krankheitsdauer sterben zudem immer mehr Dopamin-produzierende Neuronen im Gehirn ab, wodurch der Dopaminmangel noch verstärkt wird. Es werden also immer höhere Dosierungen notwendig, doch das Gehirn reagiert gleichzeitig immer empfindlicher auf das zugeführte Dopamin. Es kommt zu kurzen Spitzen von guter Beweglichkeit, bis hin zu Überbewegungen, doch kurz darauf verfallen die Betroffenen in Bewegungslosigkeit, die auch mit weiteren Symptomen einhergehen kann.
Doch nicht nur der Dopaminmangel im Gehirn begünstigt im weiteren Verlauf der Erkrankung die Wirkungsschwankungen. Parkinson führt häufig auch zu Magen-Darm-Problemen. In den Blutkreislauf gelangen die Wirkstoffe erst im Dünndarm, nicht im Magen. Jedoch ist der Transport der Nahrung vom Magen in den Dünndarm bei Parkinson oft verlangsamt. Die längere Verweildauer der Präparate im Magen kann deren Wirkstoffe schädigen, oder sie gelangen nur stark verzögert in den Dünndarm. Die Wirkung der Medikamente wird dadurch teilweise stark beeinträchtigt.
Auf Wirkungsschwankungen wird normalerweise mit einer Anpassung der Medikation und einer Erhöhung der Dosis reagiert. Doch auch diese Veränderungen können weitere Komplikationen begünstigen. Deshalb ist eine enge und rechtzeitige Abstimmung mit den behandelnden Ärztinnen und Ärzte entscheidend. Die Kombination mit weiteren Medikamenten kann helfen, Wirkungsschwankungen vorzubeugen. In Spätstadien können auch bestimmte Verabreichungsformen wie die Pumpentherapie dabei helfen, den Magen-Darm-Trakt zu umgehen und den Wirkstoffspiegel konstant zu halten.
Muster-Bewegungsprotokoll als PDF
Das Führen eines Bewegungsprotokolls kann helfen, Wirkungsschwankungen und Überbewegungen frühzeitig zu erkennen
Autor: Priv.-Doz. Dr. med. Georg Ebersbach
Ein Problem, das sich nach mehrjähriger Behandlung – neben den Wirkungsschwankungen - mit Parkinson-Medikamenten einstellen kann, sind die sogenannten Überbewegungen (Hyperkinesen), die für Beobachtenden wie „Zappeligkeit“, „Schaukeln“ oder „Nervosität“ aussehen. Gelegentlich kann es auch zu Überbewegungen im Gesicht kommen, die dann wie Grimassen anmuten. In der Regel sind die Überbewegungen in den Phasen der stärksten Medikamentenwirkung am deutlichsten zu sehen und gehen mit nachlassender Medikamentenwirkung wieder zurück. Seltener, aber besonders unangenehm sind krampfartige Überbewegungen, die meistens die Beine oder Füße betreffen und insbesondere beim Einsetzen bzw. Ausklingen der Medikamentenwirkung oder in den frühen Morgenstunden auftreten.
Oft ist es so, dass Überbewegungen durch Patientinnen und Patienten als viel weniger störend empfunden werden, als es für Außenstehende den Anschein hat. In diesem Fall ist es empfehlenswert, ein klärendes Gespräch mit Ihrer Ärztin oder Ihrem Arzt und Ihren Angehörigen oder Bezugspersonen zu führen.
Ursachen der Wirkungsschwankungen und Überbewegungen
Sowohl die Wirkungsschwankungen als auch die Überbewegungen sind Ausdruck der Veränderung des Gehirnstoffwechsels, die durch das Fortschreiten der Krankheit selbst, zum Teil aber auch durch die langjährige Einnahme des Medikamentes L-Dopa bewirkt wird.
Bei bestehender Behandlung mit L-Dopa sollte darauf geachtet werden, dass die tägliche Dosis nicht zu hoch eingestellt und bevorzugt eine Kombinationstherapie angestrebt wird. Oft lässt sich ein Teil des L-Dopa durch die Kombination mit anderen Medikamenten, wie z. B. den Dopaminagonisten, einsparen. Durch eine genaue Beachtung der täglichen Dosis-Schwelle kann das Risiko für L-Dopa-induzierte Überbewegungen zusätzlich verringert werden.
Behandlung von Wirkungsschwankungen und Überbewegungen
Kommt es im Verlauf der Parkinson-Krankheit zu Wirkungsschwankungen oder Überbewegungen, muss in der Regel eine Umstellung der Medikamente erfolgen. Gemeinsam mit Ihnen sollte Ihr Arzt oder Ihre Ärztin entscheiden, ob dies zuhause möglich ist oder in der Klinik geschehen sollte. Bei einer Neueinstellung können sowohl die Dosierungen und Einnahmezeiten als auch die Wahl der Medikamente umgestellt werden. Während die Medikamente verändert werden, kann es vorübergehend zu Nebenwirkungen oder zur Zunahme der Parkinson-Symptome kommen. Halten Sie insbesondere in dieser Umstellungsphase engen Kontakt zu Ihren Ärztinnen und Ärzte, damit sie die notwendigen Änderungen der Medikamente oder der Dosierung rasch durchführen können.
PDF zu Wirkungsschwankungen und Überbewegungen
Übersicht zu Ursachen, Symptomen & Therapie
Autor: Priv.-Doz. Dr. med. Georg Ebersbach
Alle Parkinson-Medikamente greifen in den Gehirnstoffwechsel ein. Normalerweise bewirken diese Medikamente eine Verbesserung der Beweglichkeit, ohne dass andere Hirnfunktionen beeinflusst werden. In manchen Fällen kann es hierbei aber zu Nebenwirkungen kommen, die als medikamenteninduzierte Psychose bezeichnet werden.
Zu den psychotischen Nebenwirkungen zählt man:
Erstes Warnzeichen für eine drohende medikamentöse Psychose sind zunehmende Albträume. Halluzinationen beginnen oft als harmlose Sinnestäuschungen, bei denen die Patientinnen und Patienten Tiere, Menschen oder Gegenstände sieht, von denen er weiß, dass sie nicht vorhanden sind. Bei Auftreten derartiger Trugwahrnehmungen sollte unbedingt ein Arzt oder eine Ärztin aufgesucht werden, da es bei einer Zunahme der Symptome zu bedrohlichen, als wirklich erlebten Halluzinationen, zu Verfolgungswahn oder Verwirrtheitszuständen kommen kann.
Die Gefahr für medikamentös induzierte Psychosen ist besonders hoch bei:
Da Patientinnen und Patienten manchmal nicht in der Lage sind ausreichende Angaben zu machen, sind Informationen z. B. über vermindertes Trinken, Fieber, Hautausschläge durch Angehörige und Pflegende für Ärztinnen und Ärzte von besonderer Bedeutung.
Typische Situationen, die das Auftreten einer Psychose begünstigen, sind:
Was müssen Sie als Patientinnen und Patienten oder Angehörige bei einer medikamentös induzierten Psychose beachten?
PDF zu Medikamenten-induzierte Psychosen
Übersicht zu Ursachen, Symptomen & Therapie
Autor: Priv.-Doz. Dr. med. Georg Ebersbach
Wichtiger Hinweis: Wir sind rechtlich dazu verpflichtet, folgende Informationen ausschließlich Ärztinnen und Ärzte bzw. Menschen mit Gesundheitsberufen zur Verfügung zu stellen. Deshalb sind die Fachartikel, Kurse und Podcasts rund um Parkinson ausschließlich mit einem Log-in aufrufbar, z. B. via DocCheck.

Stellenwert von Dopaminagonisten bei der Parkinson-Behandlung
Der Einsatz von Dopaminagonisten spielt bei der Behandlung von Parkinson-Patientinnen und Patienten eine wesentliche Rolle. Aber welchen Stellenwert besitzen diese Wirkstoffe während der Behandlung im Detail? Und welche unterschiedlichen pharmakologischen Eigenschaften weisen die einzelnen Dopaminagonisten auf? In dieser Online-Fortbildung geht der Parkinsonexperte Prof. Dr. Dirk Woitalla detailliert auf diese Fragestellungen ein.

Podcast Bewegungswelle – „Verträglichkeitsaspekte der dopaminergen Therapie“ mit Prof. Schwarz
Sollte ich meinem Patientinnen und Patienten L-Dopa oder doch Dopaminagonisten frühzeitig verschreiben? Kann ich Fluktuationen bei meinem Patientinnen und Patienten vermeiden und wie sollte ich ihre Therapie in im Verlauf der Erkrankung anpassen? Diese und weitere Fragen beleuchtet Prof. Schwarz, Chefarzt der Parkinson-Fachklinik Haag, anschaulich auch anhand von Kasuistiken in der ersten Folge unserer neuen Podcast-Serie „Bewegungswelle“.
Wenn die Bewegungsstörungen innerhalb des Krankheitsverlaufs mit einer reinen Tablettentherapie nicht mehr beherrschbar sind, sollte nach einer schnellen und möglichst angenehmen Lösung für die Patientinnen und Patienten gesucht werden, etwa mit einer Pumpentherapie. Anders als bei der oralen Therapie können hiermit eine kontinuierliche Wirksamkeit und möglichst konstante Medikamentenspiegel im Blut erreicht werden. Dadurch können Schwankungen in der Beweglichkeit deutlich reduziert werden.
Die Apomorphin-Pumpentherapie versorgt Patientinnen und Patienten mittels einer kleinen Nadel in der Haut (subkutan) – ohne operativen Eingriff – mit dem Medikament. Dank einer Minipumpe wird der Wirkstoff dabei genau in der richtigen Menge kontinuierlich zugeführt und gewährleistet damit eine gleichmäßige Versorgung. Die individuelle Einstellung der Medikation erfolgt innerhalb weniger Tage in der Klinik. Der Momentum-Patientinnen und Patientenservice unterstützt Betroffene bei der Umsetzung der Therapie im Alltag und steht Ihnen für Fragen zur Verfügung.
Momentum Patientenservice
0800 664 88 10
Erreichbar von 08:30 – 18:00 Uhr (Mo. – Fr.)
Infomaterial zur Apomorphin Pumpentherapie

Die Levodopa-Pumpe gibt ein Gel mit den Wirkstoffen Levodopa und Carbidopa/Entacapon (für eine bessere Wirkung von Levodopa und Reduktion von Nebenwirkungen) kontinuierlich direkt in den Dünndarm ab. Dazu wird in einem operativen Eingriff eine dauerhafte Sonde gelegt. Nahrungsaufnahme und Verdauung werden dadurch nicht beeinträchtigt. Eine Behandlung mit Tabletten kann durch die Pumpe teilweise oder ganz ersetzt werden.
Wichtiger Hinweis: Wir sind rechtlich dazu verpflichtet, folgende Informationen ausschließlich Ärztinnen und Ärzte bzw. Menschen mit Gesundheitsberufen zur Verfügung zu stellen. Deshalb sind die Fachartikel, Kurse und Podcasts rund um Parkinson ausschließlich mit einem Log-in aufrufbar, z. B. via DocCheck.

Podcast Bewegungswelle - "Intensivierte Therapie mit Apomorphin-Pumpen" mit Prof. Lars Tönges
Im fortgeschrittenen Parkinsonstadium treten oft Wirkschwankungen und motorische Komplikationen auf, die mit der oralen Therapie nicht mehr gut einstellbar sind. Welche Optionen stehen dann für eine intensivierte Therapie zur Verfügung? In der vierten Folge unseres „Bewegungswelle“-Podcasts sprechen wir mit Prof. Tönges zur Apomorphin-Pumpentherapie. Prof. Tönges ist Schwerpunktleiter des Bereiches Bewegungsstörungen am St. Josef-Hospital in Bochum.

Im stationären wie auch im ambulanten Bereich müssen zunehmend Parkinson-Patientinnen und Patienten behandelt werden, die unter Wirkungsfluktuationen leiden und bei denen die orale Standardtherapie an ihre Grenzen stößt. Neue Wege der Behandlung sind erforderlich. Infusionstherapien sind für diese Patientinnen und Patienten mit einem meist fortgeschrittenen idiopathischen Parkinsonsyndrom (IPS) eine wichtige Option. IPS ist nach der Alzheimererkrankung die zweithäufigste neurodegenerative Erkrankung.
Unter Interaktionen, auch Wechselwirkungen genannt, versteht man die wechselseitige Beeinflussung zwischen zwei oder mehreren Arzneistoffen. Dies kann bei gleichzeitiger oder nacheinander erfolgender Anwendung zu einer verstärkten oder abgeschwächten Wirkung führen. Dabei steigt das Risiko für Wechselwirkungen mit der Anzahl der eingesetzten Medikamente. Parkinson-Patientinnen und Patienten, die für eine erfolgreiche Kontrolle der Symptome eine Kombinationsbehandlung benötigen oder die noch andere Begleiterkrankungen haben, haben somit ein erhöhtes Risiko für Arzneimittel-Interaktionen.
Es gibt unzählige Wechselwirkungen zwischen Medikamenten. Einige sind erwünscht, die meisten unbedeutend und nur wenige können ernsthafte Probleme bereiten – diese sollten Beachtung finden.
Medikamentöse Gegenspieler von Parkinson-Medikamenten
L-Dopa-haltige Medikamente und Dopaminagonisten ersetzen fehlendes Dopamin im Gehirn. Die Wirkung entfaltet sich über die Aktivierung intakter dopaminerger Nervenzellen durch Stimulation von Dopamin-Rezeptoren (Bindungsstellen an der Oberfläche der Zellen). Es verbieten sich bei der Parkinson-Krankheit Medikamente, welche diese Dopaminbindungsstellen im Gehirn besetzen und dadurch die Aufnahme von Dopamin einschränken oder verhindern. Bei diesen Mitteln handelt es sich in erster Linie um Medikamente gegen seelische und psychische Erkrankungen, sogenannte Neuroleptika. Auch einige Medikamente gegen Bluthochdruck, Magen-Darm-Beschwerden oder Schwindel wirken im Gehirn als Dopamin-Gegenspieler.
Beispiele für medikamentöse Gegenspieler von Parkinson-Medikamenten:
L-Dopa/Benserazid-haltige Präparate: Benserazid kann als Nebenwirkung Durchfall auslösen. Die Kombination mit anderen Durchfall-auslösenden Arzneistoffen, wie z. B. den COMT-Hemmern Entacapon oder Tolcapon, sollte deshalb überwacht werden.
Merke: Sollte Durchfall unter Benserazid auftreten, so kann auf L-Dopa/Carbidopa-haltige Präparate gewechselt werden.
L-Dopa und Eisen
Unter der Kombination von L-Dopa und COMT-Hemmern (z. B. Entacapon, Tolcapon) mit Eisenpräparaten ist eine Wirkungsabschwächung durch Chelatbildung (unlösliche Verbindungen) möglich. Eisenpräparate sollten deshalb immer im Abstand von 2 Stunden nach der L-Dopa- bzw. COMT-Hemmer-Gabe erfolgen.
Merke: Eisenpräparate immer 2 Stunden nach L-Dopa anwenden!
Die elektrische Erregungsleitung im Herzen wird graphisch im Elektrokardiogramm (EKG) dargestellt. Die dabei entstehenden Zacken und Wellen werden mit Buchstaben benannt. Es gibt eine Q-Zacke und eine T-Welle, der Abstand zwischen Q und T wird QT-Intervall oder auch QT-Zeit genannt und bezeichnet die gesamte Erregungsdauer in den Herzkammern. Eine Verlängerung dieser QT-Zeit kann zu lebensbedrohlichen Herzrhythmusstörungen führen (sogenannte Torsades de Pointes). Von den Parkinson-Medikamenten können Amantadin und Budipin die QT-Zeit verlängern.
Merke: Amantadin und Budipin dürfen nicht miteinander kombiniert werden!
Es gibt jedoch noch eine ganze Reihe weiterer Medikamente, welche die QT-Zeit verlängern können. Da sich Nebenwirkungen summieren können, dürfen auch diese Medikamente nicht mit Amantadin oder Budipin kombiniert werden. Neben den genannten Parkinson-Medikamenten trifft das zu auf Arzneistoffe gegen Depressionen, Psychosen, Allergien, Herzrhythmusstörungen, Migräne und Antibiotika.
Beispiele für Mittel, welche die QT-Zeit verlängern können:
Amantadin kann einen Natriummangel auslösen. Die Kombination mit anderen Hyponatriämie-auslösenden Medikamenten sollte durch Blutuntersuchungen kontrolliert werden.
Beispiele für Mittel, die eine Hyponatriämie bewirken können:
Neben Dopamin spielt bei Parkinson auch der Botenstoff Acetylcholin eine große Rolle. Insbesondere in den späteren Krankheitsstadien kommt es durch einen Mangel an Acetylcholin zu Gedächtnisstörungen bis hin zur Demenz. Medikamente, welche den Acetylcholinspiegel senken, werden „Anti“-cholinergika genannt. Kombiniert man anticholinerg wirkende Stoffe miteinander, so summiert sich der anticholinerge Effekt und kann folgende Symptome auslösen: Harnverhalt, Verstopfung, Mundtrockenheit, Herzrasen, Sehstörungen, Verwirrtheit, Desorientiertheit, Halluzinationen. Ältere Parkinson-Patientinnen und Patienten sind besonders gefährdet. In Frage kommen neben speziellen Parkinson-Medikamenten Arzneistoffe gegen Inkontinenz, obstruktive Lungenerkrankungen, Herzschwäche, Depressionen und Psychosen.
Beispiele für Mittel, die bei Parkinson-Patientinnen und Patienten zu Verwirrtheit führen können:
Merke: Mittel gegen Blasenschwäche können bei Parkinson-Patientinnen und Patienten zu Verwirrtheit führen!
Serotonin gehört ebenfalls zu den chemischen Botenstoffen in unserem Körper. Ein Zuviel an Serotonin ist jedoch, ähnlich einem Zuviel an Dopamin, eher schädlich und kann zu erheblichen Störungen führen. Die Patientinnen und Patienten leiden unter Zittern, Erregung, Krämpfen, hohem Blutdruck, Fieber und Durchfall. Wird dieser Zustand nicht unterbrochen, besteht Lebensgefahr. Man bezeichnet einen solchen Zustand als „Serotonin-Syndrom“. Die Gefahr eines solchen Syndroms besteht dann, wenn man mehrere Arzneistoffe gemeinsam verabreicht, welche den Serotoninspiegel im Gehirn anheben. Parkinson-Medikamente, welche diesbezüglich beachtet werden müssen, sind die MAO-B-Hemmer Rasagilin, Selegilin und Safinamid. Die Kombination von MAO-Hemmern mit Antidepressiva vom SSRI- und SNRI-Typ ist daher verboten (SSRI = Serotonin-Wiederaufnahme-Hemmer, SNRI = Serotonin- und Noradrenalin-Wiederaufnahme-Hemmer). Ebenso ist Vorsicht geboten bei der Kombination von MAO-Hemmern mit Migränemitteln (Triptanen, hier insbesondere Rizatriptan), Opiaten und Carbamazepin.
Beispiele für Mittel, die den Serotoninspiegel erhöhen können:
Die meisten Medikamente, auch die gegen Parkinson, werden in der Leber verarbeitet. Dieser Vorgang wird umgangssprachlich auch „Entgiftung“ genannt. Um dies zu bewerkstelligen, verfügt die Leber über ein System (Cytochrom P 450 System) mit vielen kleinen Helfern, Enzyme genannt. Um diese Enzyme unterscheiden zu können, tragen sie besondere Bezeichnungen, z. B. CYP 2D6. Ein Enzym ist jedoch für viele verschiedene Arzneistoffe zuständig. Änderungen der Wirkung eines Medikamentes können dadurch entstehen, dass zwei oder mehr Arzneistoffe über das gleiche Enzym abgebaut werden. Man nennt sie „Substrate“. Es gibt außerdem Medikamente, welche einzelne Enzyme hemmen oder anregen. Sie werden Inhibitoren bzw. Induktoren genannt. Auf diesem Weg kann ein Medikament zur Wirkungsabschwächung oder auch Wirkungsverstärkung eines anderen führen. Beispiele wichtiger Enzymhemmer sind bestimmte Antibiotika und Grapefruitsaft. Enzym-anregend wirken Alkohol, Ginkgo, Johanniskraut und Tabakrauch. Die Wirkung von Parkinson-Medikamenten kann auf diesem Weg abgeschwächt werden.
Merke: Quetiapin nicht mit Johanniskraut kombinieren und nicht mit Grapefruitsaft einnehmen!
Beispiele für Mittel, die Leberenzyme hemmen oder anregen können:
PDF zu Arzneimittel Nebenwirkungen und Interaktionen
Mögliche Wechselwirkungen und Nebenwirkungen von Parkinson Medikamenten
Autorin: Dr. Ilona Csoti
Wichtiger Hinweis: Für Angaben bzgl. Medikamenteneinsatz, Zulassung bzw. Zulassungsbeschränkung, Dosierungsempfehlungen und Applikationsformen kann von der Autorin und der Firma DESITIN ARZNEIMITTEL GMBH keine Haftung übernommen werden. Alle Lesende sind angehalten, durch sorgfältige Prüfung der Medikamenten-Beipackzettel und ggf. nach Rücksprache mit Ihren Ärztinnen und Ärzte festzustellen, ob die dort gegebenen Angaben bzw. Empfehlungen, gegenüber denen auf dieser Website abweichen.
Im Zweifelsfall nachfragen oder nachlesen
Trotz Wechselwirkungen können viele der genannten Medikamente bei entsprechender Dosis-Anpassung dennoch gemeinsam eingenommen werden. Im Zweifelsfall sollte man behandelnde Ärztinnen und Ärzte oder Apothekerinnen und Apotheker befragen bzw. im Beipackzettel nachlesen. Dort sind nicht nur die Nebenwirkungen des jeweiligen Medikamentes aufgeführt, sondern auch Hinweise zu möglichen Wechselwirkungen.
Eine komplexe Erkrankung erfordert eine ebenso komplexe Behandlung mit unterschiedlichen Bausteinen. Der Fokus liegt dabei immer auf der medikamentösen Therapie, ohne die die Parkinson-Erkrankung nicht erfolgreich behandelbar wäre. In Ergänzung mit weiteren Maßnahmen kann die Beweglichkeit der Patientinnen und Patienten meist lange erhalten bleiben und damit die Lebensqualität deutlich verbessert werden.
Zu diesen Therapiemethoden zählen z. B.:
Übende und physikalische Therapie bei Parkinson-Syndromen sollte besonders darauf ausgerichtet sein, Störungen zu behandeln, die nicht oder nur unzureichend durch die medikamentöse Einstellung beeinflusst werden. Zu diesen Symptomen zählen z. B. Störungen des Sprechens, des Gleichgewichtes, des Gehens und der Körperhaltung. Auch Gelenkschmerzen, die durch die Bewegungsstörung begünstigt werden, können sich durch Krankengymnastik und physikalische Therapie bessern.
Unabhängig von der spezifischen Behandlung einzelner Symptome sollten Betroffene auf regelmäßige und ausgiebige Bewegung achten. Sportliche Aktivität zur Steigerung der Ausdauer, zur Muskelkräftigung und zur Verbesserung von Schnelligkeit und Geschicklichkeit verbessert die Voraussetzungen, langfristig trotz Parkinson-Krankheit beweglich und selbständig zu bleiben.
Zwar ist die Diagnose gerade für jüngere Patientinnen und Patienten oft ein Schock, denn Parkinson ist nicht heilbar. Doch die Angst weicht später zunehmend der Erkenntnis, dass die meisten Beschwerden lange Zeit kaum spürbar und im Spätstadium durch Medikamente, die Tiefe Hirnstimulation oder Begleittherapien gut in den Griff zu bekommen sind. Die Lebensqualität kann also häufig bis ins hohe Alter erhalten werden, mit wenigen Einschränkungen. Medikation und übende Begleittherapien wie Sprachtraining oder Ergo- und Physiotherapie sollten im weiteren Krankheitsverlauf angepasst werden. Auch im Spätstadium zielt die Behandlung vor allem darauf ab, die Lebensqualität und Eigenständigkeit weitestgehend zu erhalten, gerade bei älteren Patientinnen und Patienten. Bei jüngeren Patientinnen und Patienten kann auch die Psychotherapie im Vordergrund stehen, um den anfänglichen Schock der Diagnose zu verarbeiten und eine Depression zu verhindern.

Ein Grundbaustein der Behandlung ist die Medikation mit Levodopa und Dopaminagonisten. Jedoch gibt es weitere begleitende Therapieansätze, bis hin zu Operationen wie dem Hirnschrittmacher.

Die Tiefe Hirnstimulation (THS)
Bei der „Tiefen Hirnstimulation“ (THS) werden dem Patienten zwei Elektroden in das Gehirn eingesetzt. Überaktive Zellen im Gehirn werden durch die dauerhafte Einleitung eines schwachen elektrischen Stroms über die Elektroden gehemmt, aber nicht zerstört.
Das Desitin Redaktionsteam besteht aus den Bereichen Medical Affairs und Product Management. Um Ihnen die besten Inhalte zu bieten, arbeiten wir zusätzlich mit Expertinnen und Experten zusammen. Das Team wird um ausgewählte Ärztinnen und Ärzte sowie Fachjournalistinnen und Fachjournalisten ergänzt. Diese schreiben regelmäßig für uns und bereichern desitin.de mit ihren fachlichen Beiträgen. Schreiben Sie uns bei Fragen auch gerne eine E-Mail an info@desitin.de.
1 Stowe, R., Ives, N., Clarke, C. E., Ferreira, J., Hawker, R. J., Shah, L., ... & Gray, R. (2008). Dopamine agonist therapy in early Parkinson's disease. Cochrane Database of Systematic Reviews, (2). DOI: 10.1002/14651858.CD006564.pub2
2 Stowe, R., Ives, N., Clarke, C. E., Deane, K., Wheatley, K., Gray, R., ... & Furmston, A. (2010). Evaluation of the efficacy and safety of adjuvant treatment to levodopa therapy in Parkinson s disease patients with motor complications. Cochrane database of systematic reviews, (7). DOI: 10.1002/14651858.CD007166.pub2
3 PD Med Collaborative Group. (2014). Long-term effectiveness of dopamine agonists and monoamine oxidase B inhibitors compared with levodopa as initial treatment for Parkinson's disease (PD MED): a large, open-label, pragmatic randomised trial. The Lancet, 384(9949), 1196-1205. DOI: 10.1016/S0140-6736(14)60683-8
Mehr für Parkinson-Patientinnen und Patienten
Um den Alltag als Patient/in bzw. Angehörige/r zu erleichtern,
bieten wir Ihnen umfangreiche Informationen.
INFOMATERIAL
Broschüren & Downloads
PRODUKTE
Übersicht & Informationen
ZENTREN FINDER
Hilfe in Ihrer Nähe
WISSENSWERTES
Informationen zur Erkrankung