


Unter welchen Voraussetzungen wird sie eingesetzt?

Verfasst von: Desitin Redaktionsteam
Bei der „Tiefen Hirnstimulation“ (THS) werden den Patientinnen und Patienten zwei Elektroden in das Gehirn eingesetzt. Überaktive Zellen im Gehirn werden durch die dauerhafte Einleitung eines schwachen elektrischen Stroms über die Elektroden gehemmt, aber nicht zerstört. Die Elektroden sind mit einem Kabel verbunden, das zu einem batteriebetriebenen „Hirnschrittmacher” führt, der unter der Haut unterhalb des Schlüsselbeins oder in der Bauchdecke eingesetzt wird. Aber unter welchen Voraussetzungen wird die Operation durchgeführt und wie läuft sie genau ab? Was kann die tiefe Hirnstimulation leisten? Und was nicht?
Beim fortgeschrittenen Morbus Parkinson unterliegt die Beweglichkeit zunehmend starken Schwankungen, da bei vielen Patientinnen und Patienten die Wirkung der Medikamente nicht mehr den ganzen Tag gleichmäßig anhält. Stattdessen kommt es zu sogenannten Wirkungsschwankungen, sodass sich die Parkinson-Symptome jeweils verstärken, sobald die letzte Einnahme der Parkinson-Medikamente eine bestimmte Zeitdauer zurückliegt. Durch eine dauerhafte elektrische Stimulation – die Tiefe Hirnstimulation – lässt sich die unkoordinierte Kommunikation im Gehirn direkter und gleichmäßiger beeinflussen als mit einzelnen Tabletteneinnahmen. So kann das Bewegungsprofil auch im fortgeschrittenen Stadium der Krankheit wieder geglättet werden. Auch über die Jahre immer stärker gewordenes Zittern lässt sich durch die Tiefe Hirnstimulation wieder lindern, wenn Medikamente nicht mehr ausreichen.
Die Tiefe Hirnstimulation existiert bereits seit Ende der 1980er Jahre und ist seit 1998 für Morbus Parkinson zugelassen. Weltweit gibt es über 140.000 behandelte Patientinnen und Patienten.1 Neben dem Morbus Parkinson ist das Verfahren auch für andere Bewegungsstörungen wie den „essentiellen Tremor“ (bestimmte Form von Zittern) und die „Dystonie“ zugelassen und wird bei einer Reihe anderer Erkrankungen erprobt.
Wenn es im Krankheitsverlauf nach zumeist langjähriger guter medikamentöser Therapierbarkeit zu vermehrten Bewegungsschwankungen im Laufe des Tages kommt oder wenn ein medikamentös nicht ausreichend behandelbarer Tremor im Vordergrund steht, kann die Tiefe Hirnstimulation zum Einsatz kommen. Dabei sollten zunächst die medikamentösen Behandlungsoptionen möglichst ausgeschöpft sein und im Alltag sollte eine relevante Einschränkung der Lebensqualität bestehen. Die Behandlung findet also in der fortgeschrittenen Phase der Erkrankung statt. Andererseits ist es wichtig die Operation früh genug durchzuführen, um sozialer Isolation und Verlust der Selbstständigkeit vorzubeugen und einen möglichst großen Wiedergewinn der Lebensqualität zu erzielen. Die Wahl des richtigen Zeitpunktes ist also von besonderer Bedeutung. Dies und die genauen Erwartungen an eine Operation sollten mit Ihren Ärztinnen und Ärzte besprochen werden. Ihre Ärztinnen und Ärzte werden Sie auch über mögliche medizinische Aspekte, die gegen eine Operation sprechen könnten (Gegenanzeigen) aufklären und daraufhin untersuchen.
Voraussetzungen für die Tiefe Hirnstimulation im Überblick:

Informationen für Ärztinnen und Ärzte
Fachinformationen, Servicematerialien und
vieles mehr zum Thema Parkinson
Durch spezialisierte Neurochirurg*innen werden Elektroden dauerhaft in das Gehirn implantiert. Heute wird bei Morbus Parkinson meist der sogenannte „Nucleus subthalamicus“ als Zielpunkt gewählt (siehe Abbildung).
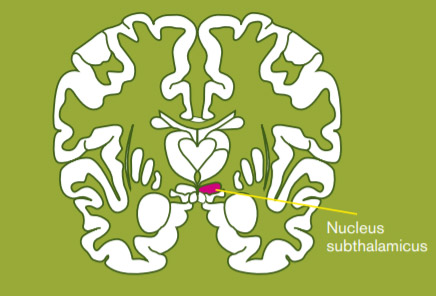
Das Gehirn wird millimetergenau mit einer Kernspintomographie (Schichtdarstellung des Gehirns) vermessen. Die Neurochirurg*innen führen die Elektrode exakt an den Zielpunkt und prüft bereits während der Operation die Verbesserung der Beweglichkeit des Patientinnen und Patienten. Von einem unter der Haut gelegenen Generator, ähnlich einem Herzschrittmacher, werden schnelle elektrische Impulse in das Gehirn geleitet (siehe Abbildung).
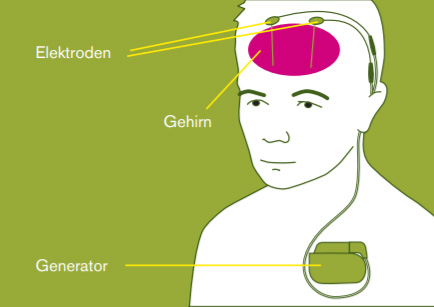
Diese elektrischen Impulse sollen die Teile des Gehirns, die aus dem Takt geraten sind, wieder in Einklang bringen.
Die Neurologinnen und Neurologen kümmern sich auch im weiteren Verlauf um die Anpassung des Stimulators und der Medikamente sowie um die regelmäßige Nachsorge. Sie können von außen mit einem Programmiergerät Änderungen vornehmen. Nach einigen Jahren ist die Batterie des Generators erschöpft. Dann wird der Generator durch eine kurze Operation gewechselt. Bis dahin können Patientinnen und Patienten den Batteriestand selbst kontrollieren. Es gibt zudem Generatoren, die sich von außen wieder aufladen lassen.
WICHTIGER HINWEIS: Für Angaben bzgl. der praktischen Durchführung und des Erfolges der Tiefen Hirnstimulation kann von den Autoren und der Firma DESITIN ARZNEIMITTEL GMBH keine Haftung übernommen werden. Jede Leserin und jeder Leser ist angehalten, durch Rücksprache mit behandelnden Ärztinnen und Ärzte festzustellen, ob die gegebenen Angaben bzw. Empfehlungen gegenüber denen auf dieser Website abweichen.

Wesensveränderungen wie Aggression und Depressionen bei Parkinson
Wesensveränderungen wie Aggressionen durch Morbus Parkinson entstehen nicht nur durch die Einnahme von Medikamenten, sondern auch durch die Krankheit selbst.
Die Tiefe Hirnstimulation ist grundsätzlich ein etabliertes Verfahren. Bei der minimalinvasiven Operation (kleinerer Eingriff) kann es in seltenen Fällen (ca. 1%) zu Verletzungen von Gehirngefäßen und hiermit einhergehenden Blutungen kommen, welche sowohl ohne wahrnehmbare Beschwerden als auch mit Beschwerden, wie zum Beispiel dem Auftreten von Lähmungen, verlaufen können. Zudem kann es ebenfalls in seltenen Fällen zu einer Entzündung des Implantats kommen, welches dann eine antibiotische Behandlung bis hin zu einer Entfernung des Implantats erforderlich machen kann. Durch die elektrische Stimulation selbst kann es zur Verschlechterung des Sprechens oder auch zu Kribbelempfindungen oder Verkrampfungen in Armen und Beinen kommen. Diese Nebenwirkungen sind jedoch meist nicht von Dauer, sondern von der genauen Anpassung der Stimulationseinstellung abhängig, die in den ersten Monaten immer wieder angepasst werden muss. Es ist daher wichtig, genügend Zeit für eine längere Rehabilitationsphase nach der Operation einzuplanen.
Die Tiefe Hirnstimulation ist aufgrund von klinischen Studien gut erforscht. Sie wirkt sich nicht wesentlich auf geistige Funktionen aus. Es stimmt allerdings, dass bei einigen Patientinnen und Patienten, insbesondere in der Frühphase nach der Operation Stimmungsschwankungen, suizidale Gedanken oder Verwirrtheitszustände auftreten können. Diese Nebenwirkungen sind durch Medikamentenanpassung und enge ärztliche Betreuung behandelbar und meist nicht dauerhaft. Man weiß heute, dass das Risiko hierfür insbesondere bei den Patientinnen und Patienten besteht, die bereits vorher unter psychischen Veränderungen wie Depression, Halluzinationen oder Demenz litten. Es ist wichtig, dass solche Symptome vorher mit den behandelnden Ärztinnen und Ärzte offen besprochen werden, um gemeinsam zu entscheiden, ob eine Tiefe Hirnstimulation überhaupt sinnvoll ist. Die Langzeiterfahrungen der Tiefen Hirnstimulation sind gut. Vereinzelt werden jedoch im Verlauf der Jahre auch kognitive Veränderungen oder Unzufriedenheit berichtet. Wichtig für die Langzeitzufriedenheit ist eine realistische Erwartungshaltung der Betroffenen unter Einbeziehung der Familie.
Wissenschaftliche Ergebnisse zeigen, dass die Tiefe Hirnstimulation beim fortgeschrittenen Morbus Parkinson im Vergleich zur rein medikamentösen Therapie die Lebensqualität verbessern kann und eine aktivere Alltagsgestaltung ermöglicht.4 Zittern, Bewegungsarmut und unwillkürliche Körperbewegungen, ausgelöst durch Schwankungen der Medikamentenwirkung, können durch die Tiefe Hirnstimulation verbessert werden, wenn Medikamente allein nicht mehr helfen. Große klinische Studien zeigen eine durchschnittliche Verringerung der Medikation nach Tiefer Hirnstimulation um 50 % sowie eine Verbesserung von motorischen Symptomen, wie z. B. Unterbeweglichkeit oder Tremor, in folgendem Umfang (s. Tabelle):
Durchschnittliche Beweglichkeit pro Tag, nach Tiefer Hirnstimulation
| Durchschnittliche Zeit/Tag | Vorher | 6 Monate nach Stimulation |
|---|---|---|
| Beweglich | 3 Stunden | 8 Stunden |
| Überbeweglich | 2 Stunden | 1 Stunde |
| Unbeweglich | 6 Stunden | 2 Stunden |
Die Tiefe Hirnstimulation ermöglicht keine Heilung der Erkrankung. Sie erhöht die Lebensqualität durch Verbesserung der Beweglichkeit. Zum Morbus Parkinson können auch Symptome wie Störungen beim Wasserlassen, Gedächtnisstörungen oder Depressivität gehören, die von der Stimulation wenig oder gar nicht verbessert werden. Daher ist eine genaue Beratung vor der Operation durch Neurologinnen und Neurologen wichtig. Eine realistische und nicht überhöhte Erwartungshaltung sowie ausreichend Informationen zu den Möglichkeiten und Grenzen der Tiefen Hirnstimulation sind entscheidend für den späteren, subjektiv wahrgenommenen Erfolg der Behandlung.
Checkliste für Tiefe Hirnstimulation:
Dann ist die Tiefe Hirnstimulation möglicherweise für Sie eine Therapieoption.
Innerhalb der Arbeitsgemeinschaft Tiefe Hirnstimulation e.V. haben sich Ärztinnen und Ärzte und Expertinnen und Experten aus Neurologie und Neurochirurgie zusammengeschlossen.
Hier erhalten Sie fachliche Informationen zum Thema Tiefe Hirnstimulation:
Arbeitsgemeinschaft Tiefe Hirnstimulation e.V.
Klinik für Neurologie
UK-SH, Campus Kiel
Haus 41, Arnold-Heller-Str. 3
24105 Kiel
Telefon: 0431-597-8544
www.tiefehirnstimulation.de
Das Desitin Redaktionsteam besteht aus den Bereichen Medical Affairs und Product Management. Um Ihnen die besten Inhalte zu bieten, arbeiten wir zusätzlich mit Expertinnen und Experten zusammen. Das Team wird um ausgewählte Ärztinnen und Ärzte sowie Fachjournalistinnen und Fachjournalisten ergänzt. Diese schreiben regelmäßig für uns und bereichern desitin.de mit ihren fachlichen Beiträgen. Schreiben Sie uns bei Fragen auch gerne eine E-Mail an info@desitin.de.
1 Tiefe Hirnstimulation, Medtronic. https://www.medtronic.com/de-de/fachkreise/therapien-prozeduren/neurologie-schmerztherapie/tiefe-hirnstimulation.html. Abgerufen am 12.10.2021.
2 Gross, R. E., Krack, P., Rodriguez-Oroz, M. C., Rezai, A. R., Benabid, A. L., Electrophysiological mapping for the implantation of deep brain stimulators for Parkinson’s disease and tremor. Mov Disord. 2006;21 Suppl 14:S259-83.
3 Kocabicak, E., Alptekin, O., Ackermans, L. et al. Is there still need for microelectrode recording now the subthalamic nucleus can be well visualized with high field and ultrahigh MR imaging? Front Integr Neurosci. 2015;9:46.
4 Mauras N, Rogol AD, Veldhuis JD. Increased hGH production rate after low-dose estrogen therapy in prepubertal girls with Turner's syndrome. Pediatr Res. 1990 Dec;28(6):626-30. doi: 10.1203/00006450-199012000-00018. PMID: 2284161.
5 Dr. med. Lars Wojtecki, Prof. Dr. med. Alfons Schnitzler, Tiefe Hirnstimulation bei Morbus Parkinson, 2010. https://www.desitin.de/wp-content/uploads/2020/07/Parkinson_Hirnstimulation.pdf?bereich=patientenbereich.
Mehr für Parkinson-Patientinnen und Patienten
Um den Alltag als Patient/in bzw. Angehörige/r zu erleichtern,
bieten wir Ihnen umfangreiche Informationen.
INFOMATERIAL
Broschüren & Downloads
PRODUKTE
Übersicht & Informationen
ZENTREN FINDER
Hilfe in Ihrer Nähe
WISSENSWERTES
Informationen zur Erkrankung